你正躺在温暖的床上,意识逐渐模糊,身体慢慢放松。突然,一阵强烈的坠落感袭来——你的身体猛地抽搐了一下,瞬间惊醒。心跳加速,你可能还恍惚觉得自己正从高处跌落。几秒钟后,你意识到自己安然躺在床上,于是重新闭上眼睛,试图再次入睡。
这不是什么罕见现象。据统计,约70%的人在一生中至少经历过一次入睡抽动,约10%的人几乎每晚都会遇到。这种现象被称为Hypnic Jerk,又称入睡抽动、睡眠开始(Sleep Start)或入睡前肌阵挛。虽然它极其普遍,但其背后的神经机制至今仍未被完全理解。
1959年:Oswald的开创性记录
对入睡抽动的科学关注可以追溯到更早,但真正系统性的研究始于1959年。那一年,英国爱丁堡大学的神经学家Ian Oswald在《Brain》期刊上发表了一篇题为《Sudden Bodily Jerks on Falling Asleep》的论文。
Oswald首次使用脑电图(EEG)记录了入睡抽动发生时的大脑活动。他的第一个受试者是一名22岁的健康运动员,没有任何头部损伤或脑部疾病史。研究发现,入睡抽动发生时,脑电图上会出现一种叫做**顶点尖波(Vertex Sharp Waves)**的特征性电活动——一种在头顶位置记录到的尖锐、短暂的脑电波。
这篇论文奠定了入睡抽动研究的基础。Oswald观察到,入睡抽动通常发生在清醒向睡眠转换的第一阶段(N1阶段),伴随着心率加快、呼吸急促和出汗等自主神经系统的激活。他将其描述为一种"惊吓反应"——就像一个人在清醒时被突然吓到一样。
早期的法国观察
在Oswald之前,法国神经学家们已经注意到了这一现象。Gallavardin在19世纪末就描述过入睡时的肌肉抽动,而Roger则在更系统的临床观察中记录了这些"睡眠开始"现象。然而,直到Oswald引入脑电图技术,科学家们才有了客观测量入睡抽动的工具。
脑干深处的开关:网状结构与睡眠转换
要理解入睡抽动,首先需要理解睡眠是如何开始的。
网状激活系统:大脑的"开关"
1949年,意大利神经生理学家Giuseppe Moruzzi和美国神经生理学家Horace Magoun在《Electroencephalography and Clinical Neurophysiology》上发表了一篇里程碑式的论文。他们发现,**脑干网状结构(Reticular Formation)**是维持清醒状态的关键结构。
网状结构是脑干中一个网状的神经核团群,从延髓一直延伸到中脑。当Moruzzi和Magoun电刺激猫的网状结构时,原本昏昏欲睡的猫立刻变得警觉,脑电图也从慢波转变为快速的觉醒模式。这个发现确立了**上行网状激活系统(Ascending Reticular Activating System, ARAS)**的概念——一套从脑干向上投射到丘脑、下丘脑和基底前脑的神经通路,负责维持大脑皮层的觉醒状态。
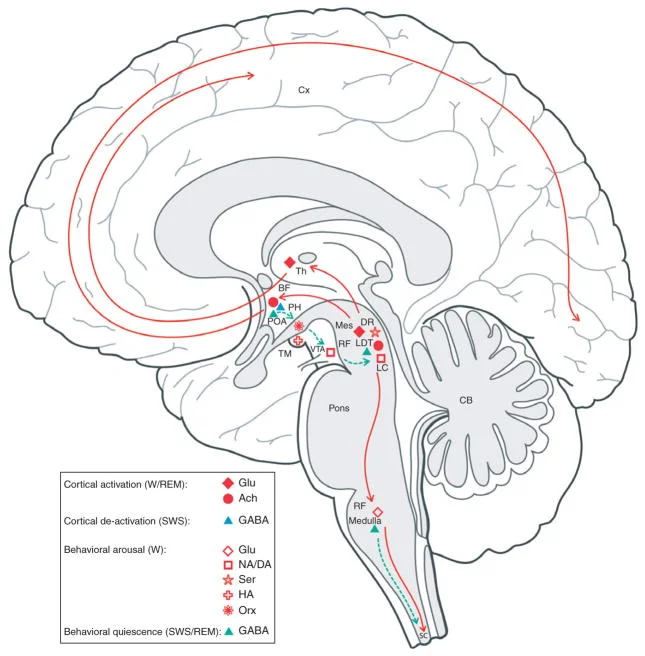
图片来源: PMC/NIH - 睡眠-清醒状态神经基质示意图,显示参与清醒(红色)和睡眠(蓝色)调控的神经核团及其神经递质
睡眠的启动:从觉醒到入眠
当我们要入睡时,大脑需要完成一个复杂的"关机"过程。这个过程不是简单的开关切换,而是涉及多个脑区和神经递质的精密协调:
-
觉醒系统的抑制:位于下丘脑前部的**腹外侧视前区(VLPO)和内侧视前区(MnPO)**的GABA能神经元开始活跃,释放抑制性神经递质GABA,抑制脑干和下丘脑中的觉醒相关核团。
-
神经递质的转变:清醒时活跃的去甲肾上腺素(来自蓝斑核)、血清素(来自中缝核)、组胺(来自结节乳头体核)和食欲素/下丘脑分泌素(来自下丘脑外侧)的释放开始减少。
-
皮层活动的减慢:大脑皮层的脑电活动从清醒时的低振幅快波(β波,12-30Hz)转变为放松状态下的α波(8-12Hz),最终进入睡眠第一阶段的θ波(4-8Hz)。
正是在这个复杂转换过程中,入睡抽动可能发生。
为什么会发生入睡抽动?三种假说
入睡抽动的确切机制至今仍是神经科学中的未解之谜。然而,科学家们提出了几种有说服力的假说。
假说一:神经系统的"误判"
这是最广泛接受的理论。当身体开始入睡时,肌肉逐渐放松,心率减慢,血压下降。这种生理变化与身体真正坠落时的感觉有些相似。
一种解释是,大脑的某些部分"误解"了这些放松信号,认为身体正在坠落。于是,大脑启动了古老的防御反射——通过强烈的肌肉收缩来"抓住"或"纠正"姿势。这就是为什么入睡抽动常常伴随着坠落感。
这种误判可能发生在睡眠-清醒转换的"混乱期"。在这个短暂的时刻,大脑的不同区域可能处于不同的状态:一部分已经开始进入睡眠模式,而另一部分仍然保持警觉。这种不同步可能导致信号传递的错误。
假说二:运动神经元的"最后挣扎"
另一种理论认为,入睡抽动是运动控制系统在入睡过程中的"故障"。
在清醒状态下,大脑皮层通过皮质脊髓束向脊髓运动神经元发送信号,控制身体的随意运动。当我们入睡时,这种上行的控制逐渐减弱,但脑干运动神经元的兴奋性可能还没有完全降低。
在这种情况下,脑干网状结构中的某些神经元可能发出短暂的、失控的运动指令,导致全身或局部的肌肉收缩。这就像一个正在关闭的机器在最后时刻发出一次"抽动"。
假说三:进化的遗迹——树上祖先的保护机制
科罗拉多大学的科学家提出了一个更具想象力的假说。他们认为,入睡抽动可能是灵长类祖先在树上睡觉时进化出的保护机制。
想象一下你的祖先睡在树枝上。当他们在入睡时身体完全放松,可能会不慎从树上滑落。如果大脑能够检测到这种危险的放松状态,并通过突然的肌肉收缩唤醒他们,就可能避免坠落。
这个假说的支持者指出,入睡抽动通常涉及全身或较大肌肉群,类似于"抓住"的动作。这种反应可能在数百万年前的树上生活中具有生存价值,今天则作为进化的遗迹保留下来。
然而,这个假说目前缺乏直接证据,更多是推测性的。
70%的人会经历:统计数据与流行病学
入睡抽动是一个极其普遍的现象。根据多伦多大学2016年发表在《Sleep Medicine》上的研究,60-70%的人在一生中至少经历过一次入睡抽动。
频率与分布
- 偶发者:大多数人只是偶尔经历入睡抽动,可能几周或几个月才发生一次。
- 频繁者:约10%的人几乎每晚都会经历入睡抽动。
- 严重者:少数人(不到1%)会经历" intensified hypnic jerks"(增强型入睡抽动),每次入睡都会发生多次,严重影响睡眠质量。
年龄差异
入睡抽动可以发生在任何年龄。有趣的是,研究发现儿童和青少年可能比成人经历更频繁的入睡抽动。根据《Journal of Neural Transmission》上的一项研究,8-12岁儿童平均每小时可能有4-7次入睡抽动,而65-80岁的老年人则降至每小时1-2次。
这可能反映了神经系统发育和衰老过程中,睡眠-清醒转换机制的稳定性变化。儿童的神经系统尚未完全成熟,睡眠转换过程可能更加不稳定;而老年人则可能因为神经退行性变化而减少了这种反应。
性别差异
目前的证据表明,入睡抽动在男性和女性中的发生率没有显著差异。
触发因素:什么会增加入睡抽动的风险?
虽然入睡抽动可以随机发生,但某些因素会增加其频率和强度。
咖啡因和兴奋剂
咖啡因是一种中枢神经兴奋剂,通过拮抗腺苷受体来促进觉醒。研究表明,下午或晚上摄入咖啡因会增加入睡抽动的风险。这可能是因为咖啡因延缓了睡眠的开始,使睡眠-清醒转换过程更加不稳定。
一项发表在《Journal of Clinical Sleep Medicine》上的研究发现,即使在睡前6小时摄入咖啡因,也会显著影响睡眠质量。咖啡因的半衰期约为5-6小时,下午4点的一杯咖啡可能到晚上10点仍有显著影响。
压力和焦虑
心理压力是入睡抽动的重要触发因素。当人处于焦虑状态时,皮质醇水平持续升高,这使得大脑在入睡时更难放松。自主神经系统保持较高的唤醒水平,睡眠-清醒转换变得更加不稳定。
有趣的是,入睡抽动本身也可能成为一种压力源。有些人因为担心入睡时会抽动而产生"睡眠焦虑",这种焦虑反过来又增加了入睡抽动的发生频率——一个恶性循环。
睡眠剥夺和疲劳
过度疲劳可能增加入睡抽动的风险。当身体极度疲惫时,入睡过程可能更加"急促",清醒到睡眠的转换更加突然,这可能触发更多的神经"误判"。
剧烈运动
晚间剧烈运动可能增加入睡抽动。运动后,身体的兴奋状态需要一段时间才能平复。心率加快、体温升高、肾上腺素水平上升——这些都与放松入睡的状态相矛盾。
药物因素
某些药物可能影响入睡抽动的频率:
-
抗抑郁药物:选择性血清素再摄取抑制剂(SSRIs)如艾司西酞普兰(Escitalopram)被报道可能诱发或加重入睡抽动。2015年发表在《Journal of Neurosciences in Rural Practice》上的案例报告描述了一名患者在使用艾司西酞普兰后出现严重的入睡抽动。
-
镇静剂戒断:苯二氮卓类药物的突然停用可能导致入睡抽动增加。
入睡抽动与其他睡眠障碍的鉴别
入睡抽动通常是良性的,但有时需要与其他睡眠相关运动障碍进行区分。
癫痫性肌阵挛
入睡抽动与肌阵挛性癫痫发作有时容易混淆。关键区别包括:
| 特征 | 入睡抽动 | 癫痫性肌阵挛 |
|---|---|---|
| 发生时机 | 仅在入睡时 | 可在任何时间 |
| 脑电图 | 正常,可有顶点尖波 | 可见癫痫样放电 |
| 意识状态 | 瞬间清醒,有意识 | 可能有意识丧失 |
| 伴随症状 | 坠落感,心悸 | 可能伴舌咬伤、尿失禁 |
| 规律性 | 随机发生 | 可能有规律性 |
不宁腿综合征(RLS)
不宁腿综合征患者在睡前会有强烈的腿部运动冲动,伴随不适感。与入睡抽动的区别:
- RLS症状持续时间更长,通常持续数分钟到数小时
- RLS有明显的主观不适感,如蚁走感、刺痛感
- RLS运动是有意识的,患者主动移动腿部以缓解不适
- 入睡抽动是突然、短暂的,完全无意识
周期性肢体运动障碍(PLMD)
PLMD患者在睡眠中会有规律的、周期性的肢体抽动,通常每20-40秒发生一次。与入睡抽动的区别:
- PLMD发生在睡眠期间,而非入睡时
- PLMD具有周期性,而入睡抽动是随机的
- PLMD患者通常不知道自己的运动,只有床伴会注意到
爆炸头综合征(Exploding Head Syndrome)
这是另一种入睡相关的现象,患者会在入睡时听到巨大的爆炸声或闪光感。虽然与入睡抽动都发生在入睡阶段,但本质不同:
- 爆炸头综合征主要是听觉/视觉幻觉,不涉及肌肉运动
- 入睡抽动主要是运动现象,伴随感觉症状
当入睡抽动成为问题:临床意义
对于大多数人,入睡抽动只是一个有趣的生理现象。但对于少数人,它可能成为严重的睡眠障碍。
增强型入睡抽动
有些人的入睡抽动非常频繁和强烈,每次入睡都会发生多次,导致严重的入睡困难。这种情况被称为增强型入睡抽动(Intensified Hypnic Jerks)。
2013年,神经学家Sudhansu Chokroverty及其团队在《Journal of Clinical Neurophysiology》上发表了对这类患者的多导睡眠图研究。他们发现,这些患者的肌电图(EMG)显示的肌肉爆发活动持续时间通常短于250毫秒,并且与脑电图上的K复合波和顶点尖波相关联。
与抑郁症的关联
2023年发表在《Cureus》上的案例报告揭示了一个重要发现:严重的入睡抽动可能导致慢性睡眠剥夺,进而引发重度抑郁症。
案例描述了一名中年男性,他经历了长达四年的入睡抽动,每次尝试入睡都会被突然的全身抽搐惊醒。这导致了严重的睡眠剥夺,最终发展为抑郁症。有趣的是,当他开始使用抗抑郁药物艾司西酞普兰后,抑郁症状有所改善,但入睡抽动却加重了。最终,低剂量氯硝西泮(Clonazepam)有效控制了他的入睡抽动。
这个案例揭示了入睡抽动、睡眠质量和精神健康之间的复杂关系。
如何减少入睡抽动?
虽然无法完全消除入睡抽动,但以下策略可能有助于减少其发生频率和强度:
睡眠卫生
- 规律作息:每天在相同时间上床和起床,即使周末也不例外
- 睡眠环境:保持卧室黑暗、安静、凉爽(约18-20°C)
- 睡前准备:建立固定的睡前放松仪式,如阅读、冥想或温水浴
饮食调整
- 限制咖啡因:避免下午和晚上摄入咖啡因,考虑到其5-6小时的半衰期
- 避免酒精:虽然酒精可能帮助入睡,但它会破坏睡眠结构,增加后半夜的觉醒
- 避免睡前大餐:晚餐应在睡前2-3小时完成
压力管理
- 放松技术:渐进性肌肉放松、腹式呼吸、正念冥想
- 认知行为疗法:对于与入睡抽动相关的睡眠焦虑,CBT可能有效
- 运动:规律运动有助于减轻压力,但应避免睡前3小时内的剧烈运动
药物治疗(针对严重情况)
对于严重影响睡眠的入睡抽动,医生可能会考虑以下药物:
- 氯硝西泮(Clonazepam):0.5-1毫克睡前服用,可有效抑制入睡抽动
- 苯二氮卓类:其他苯二氮卓类药物也可能有效
需要注意的是,药物治疗应在医生指导下进行,并警惕可能的依赖性和副作用。
2025年的新视角:神经血管假说
入睡抽动研究仍在继续。2025年发表的一项研究提出了一个新的视角——睡眠起始血管运动性肌阵挛(Sleep-onset Vasomotor Myoclonus)。
研究者认为,入睡抽动可能与血管自主神经不稳定性有关。在入睡过程中,血管收缩和舒张的调节发生变化,这可能与肌肉抽动存在某种联系。这个假说试图将入睡抽动与更广泛的自主神经功能调节问题联系起来,为未来研究开辟了新方向。
未解之谜
尽管入睡抽动已被研究了超过六十年,许多问题仍未得到解答:
- 为什么只有部分人会经历入睡抽动? 是否存在遗传或神经解剖学上的差异?
- 为什么有时伴随坠落感,有时则没有? 这种感觉是抽动的原因还是结果?
- 入睡抽动的进化意义是什么? 它是适应性的还是仅仅是一个"神经故障"?
- 为什么儿童比成人更频繁地经历入睡抽动? 这与神经发育有什么关系?
这些问题的答案,可能需要更先进的神经影像技术和睡眠监测技术才能揭示。
结语
下次当你躺在床上,突然感到身体一抽、从假想的悬崖坠落时,不妨停下来想一想:你的大脑正在完成一个复杂的任务——从清醒的、充满意识的世界,切换到无意识的睡眠状态。这是一个涉及数十亿神经元、多种神经递质、多个脑区协同工作的精密过程。
入睡抽动可能是这个转换过程中的一个小"故障",也可能是远古祖先留给我们的进化遗产。无论如何,它提醒我们,即使是每天晚上都要经历的入睡过程,也远比我们想象的更加复杂和神秘。
参考文献
-
Oswald I. Sudden bodily jerks on falling asleep. Brain. 1959;82(1):92-103. doi:10.1093/brain/82.1.92
-
Moruzzi G, Magoun HW. Brain stem reticular formation and activation of the EEG. Electroencephalogr Clin Neurophysiol. 1949;1(4):455-473.
-
Chokroverty S, Bhat S, Gupta D. Intensified hypnic jerks: a polysomnographic and polymyographic analysis. J Clin Neurophysiol. 2013;30(4):403-410. doi:10.1097/WNP.0b013e31829dde98
-
Vetrugno R, Montagna P. Sleep-to-wake transition movement disorders. Sleep Med. 2011;12 Suppl 2:S11-S16. doi:10.1016/j.sleep.2011.10.005
-
Alghamdi SA. Hypnic Jerks, Major Depressive Disorder, and Antidepressant Use: A Possible Relationship. Cureus. 2023;15(10):e47262. doi:10.7759/cureus.47262
-
Sathe H, Karia S, Desousa A, Shah N. Hypnic jerks possibly induced by escitalopram. J Neurosci Rural Pract. 2015;6(3):423-424. doi:10.4103/0976-3147.158797
-
Whitney R, Weiss S. Sleep-related movement disorders: hypnic jerks. Curr Sleep Med Rep. 2018;4(1):19-27.
-
Sander HW, Geisse H, Quinto C, Sachdeo R, Chokroverty S. Sensory sleep starts. J Neurol Neurosurg Psychiatry. 1998;64(5):690.
-
Jones BE. Neurobiology of waking and sleeping. In: Handbook of Clinical Neurology. Vol 163. Elsevier; 2019:xi-xxxvii.
-
American Academy of Sleep Medicine. International Classification of Sleep Disorders. 3rd ed. AASM; 2014.